Прозорец с ограничена отговорност
Една тъмна зимна утрин 37-годишната жителка на Дъблин Лидия Ларкин както обикновено се приготвяла да излезе на разходка с двете си кучета. Влизайки в кухнята, тя внезапно почувствала главозамайване, прилошало ѝ, загубила равновесие и паднала на пода.
В страха си успяла да се добере до спалнята и да събуди мъжа си, който позвънил на Бърза помощ. Пристигналите на място парамедици предположили, че жената е получила инсулт. Проведеното в болницата изследване потвърдило тази диагноза.
Лидия била потресена. Тя била здрава, стройна, не пушела и нямала никакви проблеми с кръвното. „Малко преди това майка ми почина от рак и аз все още силно го преживявах – спомня си тя. – Струваше ми се несправедливо това, че ме връхлетяха едновременно няколко беди.“
След провеждането на още редица анализи лекарите открили обяснение на случилото се. Оказало се, че в сърцето на Лидия имало истинска дупка.
Ще се учудите, но въпросният порок се среща при всеки четвърти човек. С него са свързани инсулти, мигрени и някои други заболявания. Той се отстранява относително лесно по хирургичен път. Излиза, че всички, които влизат в групата на риска, е необходимо да се оперират? По този въпрос лекарите нямат единодушно мнение. Някои смятат, че оперативната намеса може да нанесе повече вреда, отколкото полза.
Лидия доста бързо се възстановила след инсулта. Но ѝ предстояло да вземе трудно решение – да се подложи ли на операция, или не. „По цели дни мислех само за тромбовете, които могат отново да попаднат в мозъка, и вечер не можех да заспя“, разказва тя.
При Лидия, както и при други подобни на нея пациенти, в преградата между предсърдията имало дупка. При повечето хора този дефект не се отразява на здравето, но никой не може да гарантира, че той няма да създаде проблем.
Опасните проблеми винаги намират заобиколни пътища?
Защо такъв потенциално опасен порок на сърцето е разпространен толкова широко? Причината следва да се търси в периода на вътреутробното развитие на плода, когато кръвообращението в нашето тяло се осъществява по друг път. При възрастния човек дясната половина на сърцето изпраща кръв в дробовете, където тя се насища с кислород, а лявата насочва обогатената с кислород кръв към всички останали органи. Но при още нероденото дете органите на дишането не работят – неговият газообмен протича през плацентата. Затова между дясното и лявото предсърдие на плода има отвор, представляващ път за заобикаляне на дробовете.
Когато детето се роди и вдиша първия си въздух, този отвор се затваря от клапана – или поне в повечето случаи.
Но при едно от четири деца отверстието или остава отворено винаги, или съхранява способността да се отваря при повишено налягане в гръдния кош, например при кашлица, напрягане при дефекация или повдигане на тежести. Тази патология е известна с името предсърден септален дефект (Atrial Septal Defects, ASD), или просто „отворен овален прозорец“ (ООП).
Лекарите отдавна знаят, че този дефект може да доведе до сериозни последствия. Белодробните капиляри работят като филтър, в който малките кръвни съсиреци се разтварят, без да нанесат вреда. Ако кръвта заобиколи дробовете, тромбовете свободно могат да проникнат във всеки кръвоносен съд и да го запушат. Ако подобно нещо се случи в мозъка, това води до инсулт.
Инсултът е доста разпространено заболяване, с което поне веднъж в живота се сблъсква всеки пети човек и което е най-честата причина за инвалидност в страните на Запад. В 4 случая от 10 не може да се каже от какво е предизвикано то – пациентът според лекарите е относително млад (под 55 години) и не влиза в рисковата група. Така че може ли някои от тези необясними инсулти да са свързани с наличието на отворен овален прозорец?
Свидетелствата в полза на тази хипотеза започнали бързо да се натрупват през 90-те години, когато в резултат на многобройни изследвания било установено, че 40-60 процента от хората, преживели инсулт с неясна етиология, имали отверстие в предсърдната преграда – напомняме, че отворен овален прозорец имат само 25% от населението.
„Съдейки по всичко, отвореният овален прозорец играе някаква роля в това“, казва Антъни Рад от болницата „Гай и св. Томас“ в Лондон, главен специалист по нарушение на мозъчното кръвообращение в Националната служба за здравеопазване на Великобритания.
Не е трудно да се диагностицира ООП – във вената на пациента се въвежда разтвор с мехурчета въздух, прекалено малки, за да причинят някаква вреда. След това тяхното движение по кръвоносната система се проследява с ултразвук.
Човекът задържа дишането и леко се напъва, за да се отвори клапанът. Ако мехурчетата при това положение преминат през дробовете, всичко е наред. Ако се вижда как те мигрират от едната половина на сърцето в другата, пациентът има отворен овален прозорец.
Затварянето на прозореца вече е съвсем просто
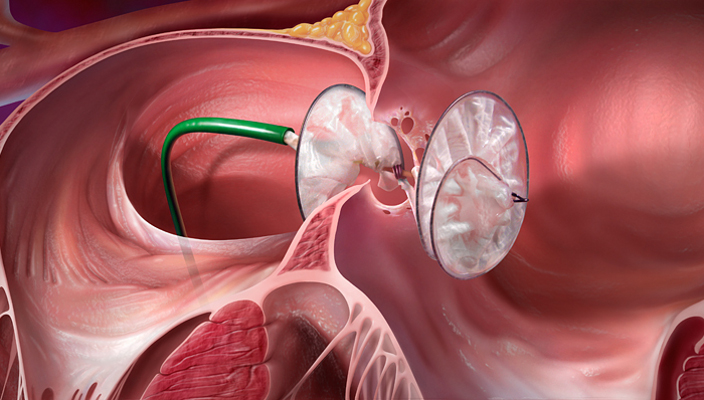
Когато в такъв важен орган като сърцето се открие дупка, възниква естественото желание тя да бъде затворена. Преди това беше невъзможно без отваряне на гръдния кош, но сега съществуват и други, не толкова травматични начини.
Днес устройства, подобни на малки чадърчета, се въвеждат в бедрената вена, със специален проводник се издърпват до сърцето, където се отварят и напълно закриват отворения овален прозорец. Постепенно изкуствената тапа обраства с живи тъкани.
Когато увереността в безопасността на тази процедура нараснала, лекарите започнали да я препоръчват на всички, които са преживели необясним инсулт, с надеждата да намалят риска от повторни удари. Такава терапия може да се използва вместо стандартното лечение с разреждащи кръвта препарати или заедно с тях.
Но не са проведени никакви клинични изпитания, доказващи, че операцията помага да се постигне поставената цел. По повод това колко често трябва да се провежда тя, лекарите досега не могат да стигнат до единодушно мнение. Сред привържениците на метода се отнасят основно кардиолозите, които обикновено поддържат тесни връзки с производителите на устройства за блокиране на ООП.
„Кардиохирурзите обикновено подпомагат придвижването на тази иновационна технология – отбелязва Майкъл Шек, невролог от Центъра по медицина на Лойолския университет в Мейуд, щата Илинойс. – Понякога те прекалено бързат да отстранят дефекта и изпускат от поглед някои важни детайли.“
Операцията започнала да се препоръчва на гмуркачите и водолазите, когато се изяснило, че хората, най-подложени на декомпресионна болест, в повечето случаи имат голям или постоянно отворен овален прозорец.
Проблемите при водолазите започват, когато при изкачване на повърхността в кръвта им се образуват мехурчета азот, което предизвиква редица симптоми – от сърбежи и болки в ставите до инсулт и парализа.
Нормално азотът постепенно се въвежда през дробовете, при условие че водолазът осъществява издигането нагоре достатъчно бавно. Но при хората с отворен овален прозорец мехурчетата заобикалят дихателната система, което задълбочава тежестта на декомпресионната болест и повишава риска от инсулт, например когато гмуркачът се изкачва на брода със снаряжението.
„Колкото повече мехурчета заобикалят дробовете, толкова по-голяма е вредата“, казва авторът на изследването Питър Уилмсхърст, кардиолог от Кралска болница Шрюсбъри (Великобритания).
ООП е подозиран също в причастност към развитието на мигрена, особено при това, което се съпровожда с необичайни визуални усещания, наричани аура. Пациентите, страдащи от главоболие от такъв тип, два пъти по-често имат отворен овален прозорец от всички останали.
Макар причините за мигрената досега да не са известни, съществува теория, че чрез ООП в мозъка попада нещо, което в нормални условия трябва да се филтрира от дробовете. Лекарите забелязали, че мигрена с аура често престава да притеснява пациентите, които по някакви показания са претърпели операция по затваряне на ООП.
За проверка били организирани клинични изпитания с финансовата подкрепа на компанията Starflex, производител на устройства за блокиране на овалния прозорец. Това било първото голямо изследване, в което пациенти и плацебо група получавали обща наркоза и им бил правен срез, но без да им се имплантира тапа в предсърдната преграда.
Изследването било необичайно и с това, че и самите доброволци, и лекарите, оценяващи резултатите, се намирали в пълно неведение за това била ли е проведена операцията, или не. Затова по отношение на обективност този метод се смятал за ненадминат.
Но резултатите се оказали, меко казано, не такива, каквито се очаквало. Имплантираните устройства не само не избавили пациентите от болката, но и в редица случаи станали причина за сериозни проблеми. При двама от доброволците тапите в сърцето се разместили, създавайки заплаха за живота им.
На конференция на кардиолози Уилмсхърст заявил пред репортери, че поставяните от Starflex устройства не затваряли напълно ООП и при провеждането на изпитанията били допуснати грешки. В отговор непосредственият производител на тапите NMT Medical завел дело за клевета.
За щастие на Уилмсхърст компанията банкрутирала, преди делото да влезе в съдебната зала. От всичко това изследователят си извадил важен принцип: „Ние сме длъжни да вземаме под внимание както плюсовете на хирургичната процедура, така и нейните минуси – казва той. – Често ползата е малка или изобщо отсъства, а рискът е доста значителен.“
Впрочем никоя оперативна намеса не може да се смята за абсолютно безопасна. По време на операции за ООП вероятността от възникване на усложнения е 1:100. Възможно е да се случи всичко – от увреждане на кръвоносните съдове и тъканите на сърцето до изпадане на имплантираното устройство. Може дори да се случи повторен инсулт, ако тромб или мехурче въздух премине през ООП при поставяне на тапата.
Неефективно и безопасно
Изследването на Уилмсхърст също отбелязало проблем с по-широк характер в индустрията на медицинската техника. Производителите на медицински уреди в Европа не са длъжни да доказват ефективността на своята продукция преди нейното излизане на пазара – достатъчни са само базови тестове за безопасност.
В САЩ лечебните технически устройства – както и медикаментите – трябва да са официално одобрени за прилагане при всяко конкретно заболяване.
И все пак те често се използват без съответно разрешение „отгоре“. Освен това американските лекари доста по-просто се отнасят към хирургичната намеса в организма на пациента, отколкото британските си колеги. Оттук става ясно защо в САЩ годишно се провеждат около 8000 операции по затваряне на ООП – 10 пъти повече, отколкото във Великобритания, при само петкратна разлика в броя на населението.
Най-добрият начин да се оценят всички „за“ и „против“ е да се проведат още изследвания. До момента, в който Лидия паднала в кухнята си, лекарите имали резултатите само от едно изпитание с участието на преживели инсулт доброволци. Данните сочели, че операцията снижава риска от повторни удари не по-ефективно, отколкото медикаментозното лечение, макар че привържениците на хирургичния метод приписват това на грешки в организирането на изследването.
Неврологът на Лидия ѝ казал, че с нетърпение чака резултатите от тестовете на други уреди, но в същото време я посъветвал да се съгласи на операция. „Не знаех какво да мисля“, спомня си жената.
Известно време след това били публикувани резултатите от други клинични изпитания, които не помогнали да се проясни ситуацията. Те можело да се тълкуват както в полза на метода, така и обратното. „Ако устройството за блокиране на ООП беше медикамент, нямаше и да се замислим“, казва неврологът Клей Джонсън от Калифорнийския университет в Сан Франциско.
Докторът изказва съжаление, че мащабни изследвания не са проведени по-рано, тъй като днес в ръцете им щеше да има данни за хиляди, а не за стотици оперирани пациенти.
„По-лесно щеше да ни е да съдим колко вярно решение се явява операцията и за кого е показана, а за кого – не“, отбелязва Брайън Клеп, кардиолог от болницата „Гай и св. Томас“.
След няколко години ще бъдат получени и резултатите от още две изпитания. А дотогава най-доброто, което могат да направят лекарите, е да гарантират, че методът се прилага само в случай на строга необходимост, изяснявайки дали инсултът не е бил предизвикан от други причини. „Доста по-дълго вземам решението за операция, отколкото ги провеждам“, казва Уилмсхърст.
Сега във Великобритания действа официална разпоредба, според която да оперират болни с ООП имат разрешение само няколко специализирани центъра, където се води подробен отчет за здравословното състояние на пациентите.
„Това не е рендомизирано изследване, но то може да даде повече информация за това на кои групи хора операцията е показана и какви последствия следва да се очакват“, казва Роб Хендерсън, кардиолог от Нотингамската университетска клиника.
Лидия дълго се мъчила със съмнения. В края на краищата се решила на операция. „Безумно ме беше страх, но чувствах, че нямам избор“, разказва тя. За щастие всичко минало без усложнения. Сега жената ежедневно прави 5-километрови разходки по плажа и не съжалява за решението си.
Но един случай не е повод за обобщение. Необходими са по-широки резултати и по-точни изследвания. „Би било неразумно всеки път да затваряме ООП просто защото го има – казва Клеп. – Необходим е по-смислен подход.“
Материалът е публикуван в руската версия на сп. New Sceintist

